うえまつ調剤薬局・宮城県名取市
轡(くつわ) 基治
訪問薬剤管理指導は保険薬局業務の新たなフィールドでもビジネスモデルでもない

薬剤師の在宅医療への参画の動きは、昨今の地域包括ケアシステムの構築によって始まったわけではない。医薬分業が推進され始めてまもなく、保険薬局(いわゆる調剤薬局)が在宅医療に参画する必要性が唱えられるようになり、1994年には厚生省(当時)薬務局より『薬剤師の在宅医療への参加指針(薬事日報社)』が示された。以後およそ20年間にわたり薬剤師の在宅医療への参画が推し進められてきたが、残念ながら訪問薬剤管理指導業務の実施は充分とは言い難い状況が続いていた。
全国の保険薬局数は過去20年の間に2万軒以上増加し現在では約5万7000軒を超えているが、その多くは外来患者が持参する院外処方箋による調剤報酬を中心とした薬局業務を確立してきた。言い方を変えると、訪問業務を実施しなくとも薬局の運営が成り立っていたということであり、1件の処方箋に対してかかる時間や手間を考慮すれば外来患者に比べて効率のよくない在宅患者に関与することに消極的だったという側面もある。
では、薬剤師が関わっていない在宅療養患者は薬物治療を受けずに済んでいるかといえばそうではない。家族等が患者に代わって保険薬局へ処方箋を持ち込み、薬剤を自宅へと持ち帰り、それぞれの方法で管理し、服薬している。このとき、保険薬局では薬剤師が代理で来局した方に患者の状況を尋ねようとするが、患者の服薬支援に十分な情報を得られることは少ない。服薬状況も薬物治療のアウトカムも副作用観察も、中途半端なことになりがちである。
このような状況に置かれた薬物治療について、これまで保険薬局の薬剤師の関与は非常に少なかったと言わざるを得ない。薬剤を供給していながら、これに伴う観察や評価、対処を実施することに半ば目を瞑ったまま専ら外来業務に邁進してきたことは大きな反省点である。すなわち、在宅医療への保険薬局の関わりは業務の新規開拓でも生き残りのための業務拡大でもない。本質的には、地域社会の医療資源として存在しつつも置き去りにしてきた役割を取り戻す局面に迫られているといえる。
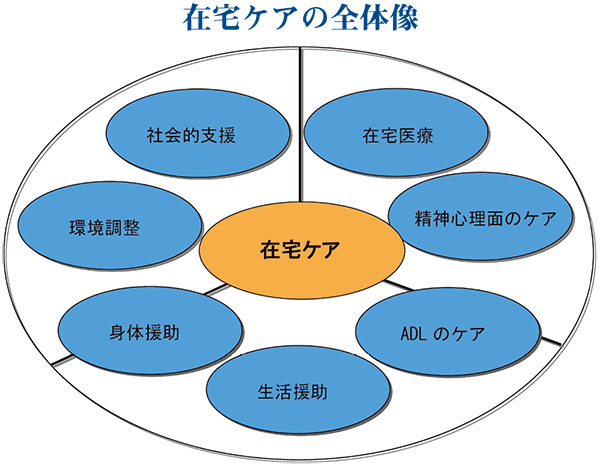
在宅医療と在宅ケア
簡潔に言い表すと、制度上における在宅医療とは通院困難な状況にある患者を対象とする訪問診療や訪問看護、訪問薬剤管理指導等の医療サービスを受けることを指す。これには医療保険による給付と介護保険給付との2種類があり、薬剤師が実施する業務は医療保険上では「在宅患者訪問薬剤管理指導」、介護保険では「居宅療養管理指導」となる。患者が要支援あるいは要介護認定を受けている場合、医療の必要性の度合いにかかわらず介護保険による給付が適用される。
患者は様々な生活要素を抱えながら生活しており、疾患や薬物治療など医療に関連する事柄は無数の生活要素の一部として包含されているに過ぎない。薬剤師を含む医療従事者は専ら医療について患者を支援する。これが在宅医療に当たる。介護面の生活要素について支援が必要とされる場合には医療従事者だけで患者を支えることは困難であり、介護支援専門員(ケアマネージャー)や訪問介護(ヘルパー)をはじめとする介護専門職の介入が必要になる。日常生活動作(ADL)の支援には理学療法士や作業療法士が当たり、制度面からの支援には行政機関も含む様々な事業者が関与することがある。このように、それぞれの専門業務をもって患者の生活支援を行うことが在宅ケアである。
地域包括ケアシステムについて
いわゆる「団塊の世代(約800万人)」が75歳を超える2025年を目標時期の第1段階として、それぞれの地域で一体的かつ効率的に住まい・医療・介護・予防・生活支援が提供される体制の大枠を示した(2013年、厚生労働省)。これが地域包括ケアシステムである。
当然のことながら高齢化の進展状況には地域差があり、地域や時期により必要とされる様々な資源も異なるため、実施主体はあくまでも市町村あるいはさらに小さい地域単位で実施される。多くの自治体で準備期間に入っており、都道府県レベルでは平成27年度から次第に概要が発表される見込みである。
厚生労働省が示した大枠では地域の医療提供施設が住まいや介護等の要素と連動する位置づけにあり、保険薬局もこれに含まれる。院外処方箋による外来業務だけでなく、地域社会を見据えた業務を創出しなければ保険薬局や薬剤師はその存在意義を自ら失ってしまう可能性すらある。地域の中でのあり方を見出すために薬局の外へと視点を移すことは必要で、在宅ケアや在宅医療への参画はその手段のひとつといえる。